Rinomodelação tem risco de cegueira?
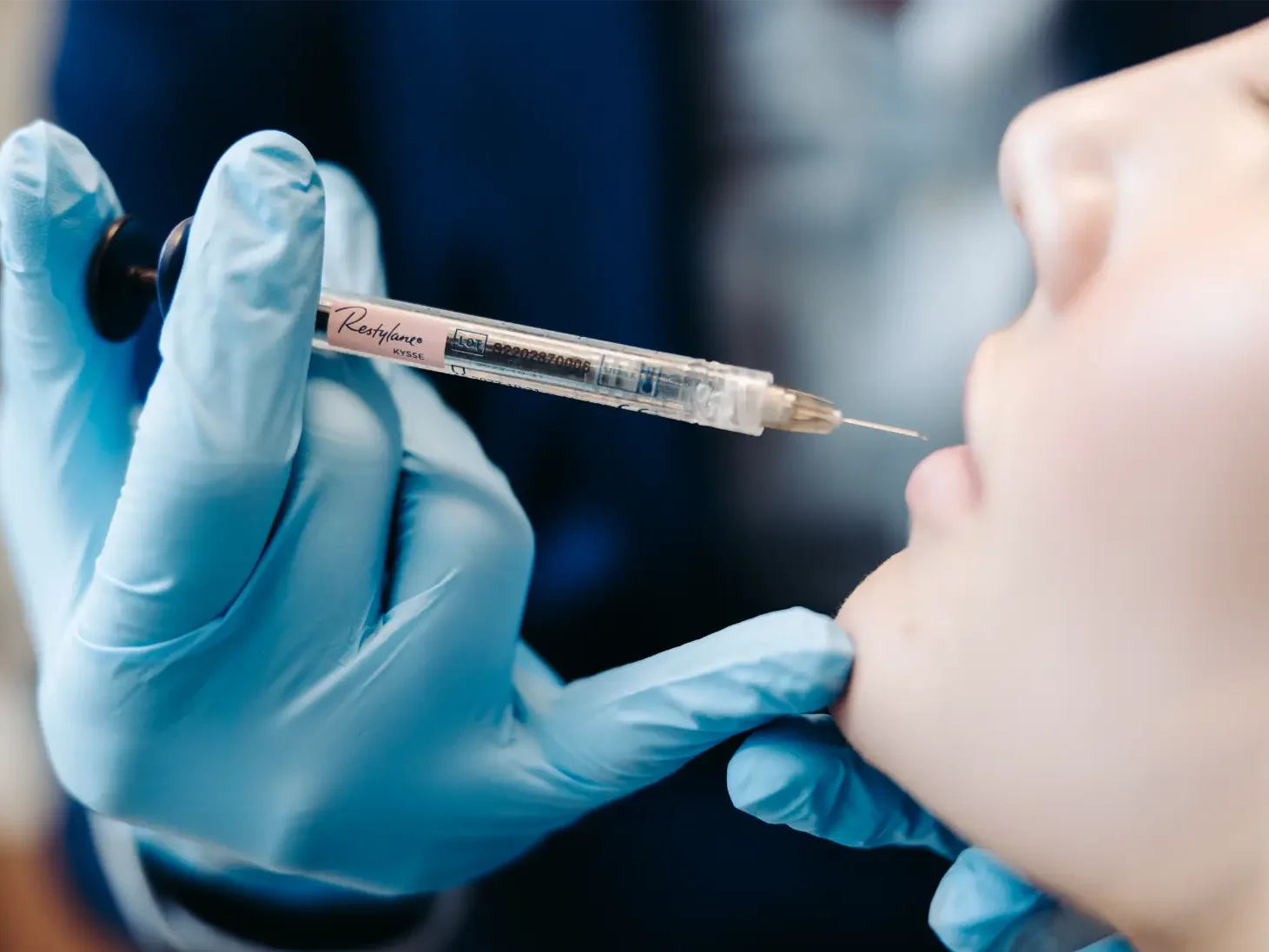
O risco existe e precisa ser explicado com precisão. A rinomodelação nasal é o procedimento de preenchimento com maior risco de eventos visuais graves — e também um dos que mais demanda treinamento específico.
Agendar ConsultaO que é embolia vascular periorbital e como acontece
Sim, a rinomodelação tem risco de cegueira. Esse risco é real, documentado na literatura e específico da região nasal. Ocultá-lo ou minimizá-lo de forma inadequada seria desonesto com o paciente. Mas apresentá-lo sem contexto seria igualmente incorreto. Este texto explica o mecanismo, a frequência real e o que diferencia um procedimento seguro de um procedimento de alto risco.
O mecanismo é vascular: a artéria angular — ramo terminal da artéria facial — percorre a lateral do nariz em direção à órbita. Ela se comunica anastomoticamente com a artéria oftálmica, ramo da carótida interna. Se durante a injeção de ácido hialurônico a agulha penetra inadvertidamente na artéria angular, o produto pode ser injetado sob pressão no interior do vaso. Com pressão de injeção suficiente, o fluxo pode se reverter (embolia retrógrada) e o AH migra pelo sistema vascular em direção à artéria oftálmica, alcançando a artéria central da retina ou a artéria ciliar posterior. O resultado é oclusão vascular retiniana com isquemia — e, se não revertida rapidamente, perda visual parcial ou total permanente.
Esse evento não é exclusivo da rinomodelação: pode acontecer em qualquer preenchimento facial onde há artéria de comunicação com o sistema oftálmico. Mas o nariz é a região de maior risco de eventos visuais graves entre todas as áreas de preenchimento facial, superando glabela (segundo lugar) e região temporal. A anatomia nasal coloca a artéria angular em posição superficial e variável — o que torna a injeção inadvertida intra-arterial mais provável do que em regiões com anatomia mais previsível.
A frequência real é difícil de estimar com precisão, porque subnotificação existe. Estimativas conservadoras na literatura internacional — incluindo revisões publicadas no Journal of the American Academy of Dermatology e no Aesthetic Surgery Journal — apontam para menos de 1 evento visual grave a cada 100.000 procedimentos de preenchimento nasal realizados com técnica adequada. Com técnica inadequada, sem aspiração e com volumes elevados por ponto, o risco é substancialmente maior — não há dado numérico confiável para esse cenário, mas a correlação clínica com séries de casos é inequívoca.
Sinais de alerta, hialuronidase e janela de reversão
Sinais de alerta durante o procedimento — reconhecimento imediato é obrigatório:
- Dor intensa e desproporcional durante a injeção, sem relação com a pressão do produto nos tecidos
- Branqueamento imediato da pele no território de distribuição da artéria angular — sinal de vasoespasmo ou embolização
- Palidez em faixa vascular (não pontual no local da agulha) indicando compromisso de um ramo arterial
- Escurecimento visual ou borramento relatado pelo paciente durante ou imediatamente após a injeção
- Dor ocular ou orbital após injeção nasal
Qualquer um desses sinais exige interrupção imediata da injeção e administração de hialuronidase sem perda de tempo. A hialuronidase é uma enzima que degrada o ácido hialurônico — injetada em quantidade suficiente no território comprometido (600 a 1.500 UI), dissolve o produto embolizado e pode restaurar o fluxo vascular.
A janela de reversão é estreita: minutos a poucas horas para reversão visual, horas a 1 a 2 dias para reversão de necrose cutânea. Isso significa que a hialuronidase precisa estar disponível no consultório no momento do procedimento — não em farmácia próxima, não para solicitar depois. A ausência de hialuronidase disponível é contraindicação ao procedimento.
Cirurgias nasais prévias (rinoplastia, septoplastia, cirurgia de pólipos) alteram a anatomia vascular de forma imprevisível e aumentam o risco do procedimento. Nesses casos, o protocolo de segurança deve ser reforçado e a indicação deve ser ainda mais criteriosa.
Como o médico reduz o risco — e como o paciente avalia a segurança
A diferença entre um procedimento de alto risco e um procedimento com risco mínimo não está no produto — está na técnica e no preparo do médico. As medidas que reduzem o risco vascular de rinomodelação a menos de 1:100.000 são:
- Aspiração antes de injetar em cada ponto: pressionar o êmbolo negativamente para confirmar ausência de refluxo sanguíneo, indicando que a agulha não está em vaso
- Volume máximo de 0,05 mL por ponto: volumes pequenos limitam a quantidade de produto que pode atingir o sistema vascular em caso de injeção inadvertida
- Velocidade lenta de injeção: pressão baixa no êmbolo reduz a força de embolização retrógrada
- Uso de cânula quando tecnicamente possível: cânulas rombas têm menor probabilidade de penetrar a parede arterial do que agulhas
- Hialuronidase disponível em sala em dose de reversão, antes de iniciar qualquer injeção
- Treinamento específico em anatomia vascular facial e manejo de complicações
O paciente pode e deve perguntar ao médico antes do procedimento: você tem hialuronidase aqui hoje? Qual é seu protocolo para complicações vasculares? Essas perguntas não são inconvenientes — são exercício de segurança. Um médico treinado responde com precisão e sem desconforto.
A decisão de realizar rinomodelação é legítima quando feita com informação completa, médico treinado e expectativa clínica correta. O risco existe, é raro com técnica adequada, e o benefício estético é real. Essa equação — risco, benefício e informação — é o que sustenta uma decisão bem feita.
Dr. Thiago Perfeito
CRM-DF 23199 · Medicina Estética e Regenerativa
Médico com mais de 10 anos de prática em medicina estética e regenerativa. Mestre em Medicina Estética (2024). Formação internacional em Harvard Medical School e Mayo Clinic. Membro da ASLMS, A4M, AMS e NYAS. Atendimento em Brasília, Lago Sul.
Conheça o Dr. Thiago →Perguntas frequentes sobre Rinomodelação — risco vascular
-
O que é embolia vascular periorbital na rinomodelação?
É a injeção inadvertida de ácido hialurônico dentro da artéria angular, que pode migrar retrogradamente até a artéria oftálmica e causar oclusão vascular retiniana. É o principal risco grave do preenchimento nasal.
-
Qual a frequência real desse evento na literatura?
Estimativas conservadoras apontam para menos de 1 evento visual grave a cada 100.000 procedimentos realizados com técnica adequada. Com técnica inadequada, o risco é substancialmente maior, mas não há dado numérico confiável para esse cenário.
-
Quais são os sinais imediatos para reconhecer?
Dor intensa e desproporcional durante a injeção, branqueamento imediato da pele em distribuição vascular, escurecimento ou borramento visual relatado pelo paciente, ou dor orbital. Qualquer desses sinais exige interrupção imediata.
-
Hialuronidase reverte a cegueira?
Pode reverter se administrada imediatamente — a janela é de minutos a poucas horas. Por isso a hialuronidase precisa estar disponível no consultório no momento do procedimento, não em farmácia para solicitar depois.
-
Como o médico reduz o risco a quase zero?
Aspiração antes de injetar em cada ponto, volume máximo de 0,05 mL por ponto, velocidade lenta de injeção, uso de cânula quando possível, hialuronidase disponível em sala e treinamento específico em anatomia vascular e manejo de complicações.
Rinomodelação segura em Brasília
Avaliação de candidatura com protocolo completo de segurança vascular. Hialuronidase sempre disponível em sala.