Rinomodelação é segura ou tem risco de necrose?
Rinomodelação tem risco vascular real, raro mas catastrófico. A mitigação está em produto reversível, técnica conservadora, anatomia rinológica precisa e protocolo de emergência pronto na sala.
Agendar ConsultaO risco vascular existe e por que ele é a principal restrição da rinomodelação
Sim, há risco vascular real na rinomodelação, mas é mitigável com técnica correta, produto reversível e profissional treinado em anatomia rinológica. Não dá para tratar o procedimento como aplicação trivial — o nariz é um dos territórios faciais de maior densidade arterial e de comunicação direta com o sistema oftálmico.
A artéria dorsal nasal é ramo terminal da artéria oftálmica, que por sua vez é ramo da carótida interna. A artéria angular, na transição nariz-órbita, comunica anastomoticamente com a oftálmica. Isso significa que material injetado em alta pressão dentro de um vaso da pirâmide nasal pode embolizar retrógrado contra o fluxo arterial e atingir a artéria central da retina ou ramos coroideanos.
As duas complicações vasculares descritas na literatura são oclusão arterial com necrose cutânea (palidez tardia, livedo reticular, ulceração) e cegueira por embolização retiniana (perda visual súbita, geralmente irreversível mesmo com manejo). Revisões internacionais — incluindo a série de Beleznay e colaboradores publicada no Aesthetic Surgery Journal — mostram que o nariz e a glabela concentram a maior parte dos casos relatados de cegueira por preenchimento facial. Goodman e colaboradores reforçam, em consenso publicado, que o evento é raro mas exige protocolo de prevenção e resgate documentado.
Esse é o motivo pelo qual a indicação é seletiva. Paciente acima de 45 anos buscando refinamento de dorso ou ponta sem cirurgia ainda é candidata, desde que avaliação anatômica e histórico vascular sejam compatíveis.
Protocolo de segurança: produto reversível, técnica conservadora e sala preparada
O perfil de segurança da rinomodelação depende de quatro decisões clínicas tomadas antes de a agulha tocar a pele. Nenhuma delas é negociável.
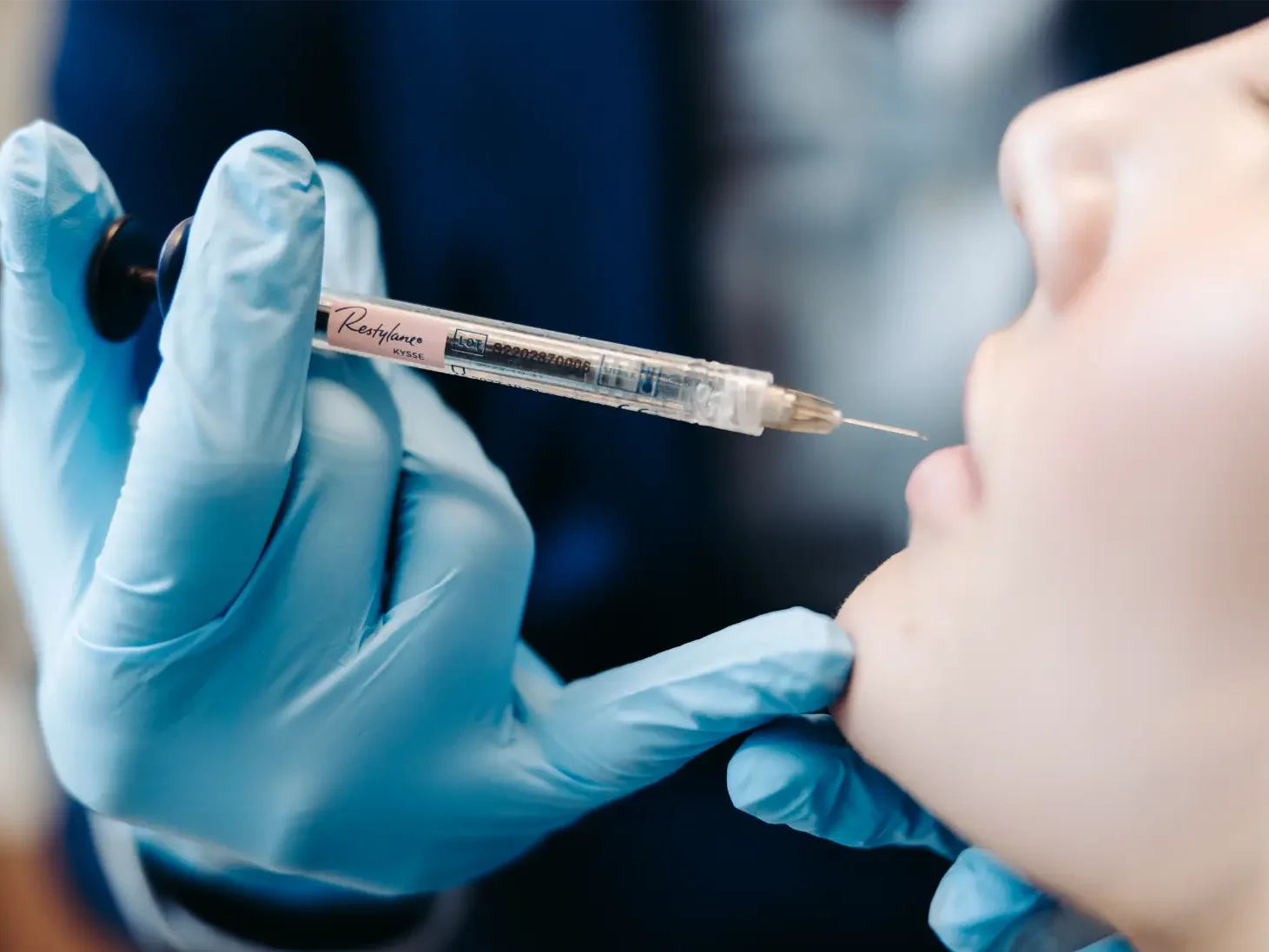
- Produto exclusivamente ácido hialurônico de alta coesividade — linhas como Juvéderm Voluma/Volux (Vycross), Restylane Lyft e Belotero Volume são indicadas pelo G' elevado e pela reversibilidade com hialuronidase em emergência. Bioestimuladores como Radiesse (hidroxiapatita de cálcio) e Sculptra (PLLA) são rejeitados pelos consensos atuais para rinomodelação exatamente porque não são reversíveis diante de oclusão arterial.
- PMMA, silicone líquido, metacrilato e qualquer biopolímero permanente são absolutamente contraindicados no nariz — a literatura documenta necrose, granuloma migratório, deformidade tardia e infecção crônica. Produto permanente nesse território é erro técnico grave.
- Técnica de microbolus seriados em plano sub-SMAS na linha mediana, com aspiração obrigatória antes de cada injeção, dose pequena por ponto (0,02 a 0,05 mL), agulha 30G curta ou cânula romba, e progressão lenta. A linha mediana concentra menos vasos calibrosos do que as paredes laterais.
- Sala preparada para emergência — hialuronidase em estoque suficiente para protocolo de alta dose (1.500 a 4.500 UI conforme território), seringas, soro fisiológico, monitorização, plano de transferência se necessário. Esse equipamento não é luxo: é o que separa rinomodelação de risco controlado de rinomodelação temerária.
Volume conservador é regra. Excesso de produto no dorso e na ponta nasal aumenta a pressão tecidual e o risco de comprometimento do plexo subdérmico — efeito documentado em revisões de complicações.
Sinais de alerta no pós e como escolher quem aplica
O paciente é parte ativa do protocolo de segurança. Reconhecer precocemente os sinais de oclusão arterial faz diferença direta entre reversão completa com hialuronidase e dano permanente. Os sinais que exigem retorno imediato ao consultório, sem espera, são:
- Dor desproporcional ao procedimento, especialmente persistente horas depois — diferente do desconforto pontual habitual
- Palidez localizada na pele do nariz, glabela, fronte ou pálpebra superior, frequentemente seguida de coloração arroxeada ou marmórea (livedo reticular)
- Alteração visual súbita — perda de campo, embaçamento, escotoma, dor ocular, queda de pálpebra (ptose) — exige atendimento de urgência imediato
- Bolhas, descamação ou ulceração em qualquer território facial após aplicação no nariz
Esses sinais podem aparecer minutos depois da aplicação ou até 24 a 48 horas depois. A janela útil para hialuronidase em alta dose é curta — quanto antes, melhor o prognóstico cutâneo.
A escolha do profissional é o filtro mais importante do procedimento. Em paciente premium acima dos 45 anos, que buscam refinamento sem rinoplastia, a decisão racional é por médico com formação consolidada em medicina estética facial, conhecimento documentado de anatomia rinológica, protocolo de hialuronidase formalizado, atuação em consultório com estrutura de emergência e literatura clínica como referência. Volume de procedimento por si só não substitui leitura técnica e disposição para recusar caso de risco. Casos de cirurgia plástica nasal recente, biopolímero prévio no nariz, histórico de complicação vascular ou ansiedade desproporcional ao risco real são candidatos a recusa, não a aplicação.
O posicionamento aqui é direto: o resultado refinado da rinomodelação só compensa quando o risco está sob controle clínico real, não comercial. Avaliação séria antes de qualquer agulha.
Dr. Thiago Perfeito
CRM-DF 23199 · Medicina Estética e Regenerativa
Médico com mais de 10 anos de prática em medicina estética e regenerativa. Mestre em Medicina Estética (2024). Formação internacional em Harvard Medical School e Mayo Clinic. Membro da ASLMS, A4M, AMS e NYAS. Atendimento em Brasília, Lago Sul.
Conheça o Dr. Thiago →Perguntas frequentes sobre Rinomodelação
-
Risco vascular real qual é?
O risco principal é embolização de ácido hialurônico em ramos da artéria dorsal nasal e angular, comunicantes com a oftálmica. Pode causar necrose cutânea no dorso ou ponta do nariz e, em casos catastróficos raros, cegueira por oclusão da artéria central da retina. A literatura internacional (Beleznay; Goodman) documenta o evento como raro, porém grave o suficiente para exigir protocolo de prevenção rigoroso.
-
Qual produto é o mais seguro?
Ácido hialurônico de alta coesividade e G' elevado, como Juvéderm Voluma e Volux, Restylane Lyft e Belotero Volume. A vantagem decisiva é a reversibilidade com hialuronidase em caso de oclusão arterial. Bioestimuladores (Radiesse, Sculptra) e produtos permanentes (PMMA, silicone líquido, biopolímero) são contraindicados no nariz por consensos atuais e não devem ser usados nesse território.
-
Profissional treinado faz diferença real?
Faz a diferença central. Médico com domínio de anatomia rinológica, protocolo de hialuronidase pronto na sala, conhecimento dos sinais precoces de oclusão e disposição para recusar caso de risco transforma rinomodelação em procedimento de risco controlado. Aplicação por profissional sem essa estrutura é o cenário em que a literatura registra a maior parte das complicações graves.
-
Cânula ou agulha?
Depende da região. Cânula romba reduz risco de punção arterial direta e é preferida em territórios laterais e em pacientes com vasos visíveis. Agulha 30G curta permite microbolus precisos no plano sub-SMAS da linha mediana, onde a anatomia é mais previsível. A escolha racional combina os dois conforme o ponto trabalhado, sempre com aspiração antes de cada injeção.
-
Sinais de alerta pra reconhecer no pós?
Dor desproporcional ao procedimento, palidez ou lividez na pele do nariz, glabela ou pálpebra, alteração visual súbita, queda de pálpebra, bolhas ou descamação. Qualquer um desses sintomas, em qualquer momento nas primeiras 48 horas, exige retorno imediato ao consultório para hialuronidase. A janela útil é curta — não esperar para o dia seguinte.
Avaliação clínica de rinomodelação em Brasília — caso a caso
Análise anatômica, histórico vascular, indicação seletiva e protocolo de segurança formalizado antes de qualquer aplicação. Quando o caso não é candidato, isso é dito com clareza.